


La sensación de “panza inflada” después de comer dejó de ser vista como una simple molestia pasajera. Hoy, la gastroenterología considera que la hinchazón abdominal y la distensión abdominal forman parte de un conjunto complejo de trastornos digestivos capaces de alterar el sueño, la alimentación, la vida social e incluso la salud mental de millones de personas.
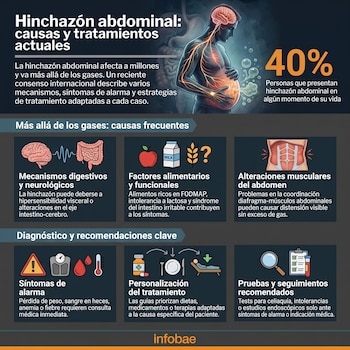
Un reciente consenso internacional publicado en el United European Gastroenterology Journal, junto con análisis y recomendaciones de la Harvard Medical School y la Mayo Clinic, propone una nueva forma de entender estos síntomas: ya no se trata únicamente de “tener gases”, sino de fenómenos biológicos, neurológicos y musculares mucho más complejos.
Los especialistas explican que la hinchazón abdominal es una sensación subjetiva de presión, pesadez o plenitud, mientras que la distensión abdominal implica un aumento visible y medible del tamaño del abdomen.
Aunque suelen aparecer juntas, no siempre ocurre así. Hay personas que sienten una fuerte presión sin cambios visibles y otras que desarrollan una marcada protrusión abdominal sin demasiada incomodidad.
Nuevas guías internacionales destacan que la hinchazón abdominal involucra factores digestivos, neurológicos, musculares y emocionales (Imagen Ilustrativa Infobae)
Estudios citados por la Mayo Clinic indican que cerca del 40% de la población experimenta estos síntomas en algún momento de su vida. Son especialmente frecuentes en mujeres, personas mayores de 40 años y pacientes con trastornos digestivos funcionales.
Durante años se creyó que la hinchazón estaba causada exclusivamente por exceso de gas intestinal. Sin embargo, las investigaciones actuales muestran que el problema suele involucrar mecanismos mucho más sofisticados.
Uno de los conceptos centrales es la llamada “hipersensibilidad visceral”. En términos simples, el intestino funciona como si tuviera un sensor de dolor exageradamente sensible. Algo que para una persona pasa inadvertido —una cantidad normal de gas o el movimiento habitual del intestino— puede generar en otra una sensación intensa de presión, dolor o expansión abdominal.
Los especialistas comparan este fenómeno con una alarma demasiado sensible: aunque no exista un gran estímulo, el sistema reacciona como si hubiera una amenaza importante. A esto se suma el papel del llamado eje intestino-cerebro, conocido internacionalmente como gut-brain axis. Se trata de una red de comunicación constante entre el aparato digestivo y el sistema nervioso.

El eje intestino-cerebro juega un papel clave en la amplificación de los síntomas abdominales, según especialistas de Harvard y Mayo Clinic (Imagen Ilustrativa Infobae)
El intestino no solo procesa alimentos, también intercambia señales químicas y nerviosas con el cerebro mediante hormonas, neurotransmisores y millones de neuronas distribuidas a lo largo del tubo digestivo. Por eso, el estrés, la ansiedad, la falta de sueño o la hipervigilancia corporal pueden amplificar los síntomas digestivos incluso cuando no existe una lesión orgánica detectable.
Según el consenso europeo, esta interacción ayuda a explicar por qué algunas personas desarrollan distensión severa en momentos de tensión emocional o después de períodos prolongados de estrés.
Las guías internacionales remarcan que la hinchazón abdominal tiene un origen multifactorial. En muchos pacientes aparecen varios mecanismos al mismo tiempo.
Entre las causas más frecuentes figuran:
Los FODMAP son carbohidratos fermentables presentes en alimentos cotidianos como cebolla, ajo, legumbres, trigo, manzana o ciertos lácteos. En personas susceptibles, estas sustancias pueden ser fermentadas rápidamente por bacterias intestinales, produciendo gases y desencadenando síntomas.
Los especialistas aclaran que esto no significa que esos alimentos sean “malos”. El problema depende de cómo responde cada organismo. También existen enfermedades que pueden confundirse con una hinchazón funcional y requieren evaluación médica específica.
La enfermedad celíaca, por ejemplo, produce una reacción inmunológica frente al gluten que daña progresivamente el intestino delgado. Puede manifestarse con distensión, diarrea, anemia, fatiga o pérdida de peso.
Otro cuadro frecuente es el síndrome del intestino irritable, donde predominan el dolor abdominal, la constipación o diarrea y la hinchazón asociada a factores emocionales o determinados alimentos.
Los tratamientos personalizados incluyen dieta baja en FODMAP, probióticos, medicamentos, terapia cognitivo-conductual y técnicas de biofeedback (Imagen Ilustrativa Infobae)
También aparece cada vez más mencionado el SIBO, o sobrecrecimiento bacteriano intestinal, caracterizado por una proliferación anormal de bacterias en el intestino delgado. Esta alteración puede favorecer fermentaciones excesivas luego de las comidas y generar sensación rápida de distensión.
La dispepsia funcional constituye otro diagnóstico habitual. En estos pacientes predominan la sensación de digestión lenta, llenura precoz y pesadez tras ingerir pequeñas cantidades de comida.
Uno de los hallazgos más llamativos descritos en el consenso europeo es la llamada disinergia abdominofrenica.
En condiciones normales, el diafragma y la pared abdominal coordinan sus movimientos para contener adecuadamente el contenido intestinal. Sin embargo, algunas personas desarrollan un patrón muscular alterado: el diafragma desciende mientras los músculos abdominales se relajan.
El resultado puede ser un abdomen visiblemente expandido aun cuando la cantidad de gas sea completamente normal.
Los especialistas comparan este mecanismo con una falla en la coordinación de una carpa: aunque no haya más objetos adentro, la estructura pierde tensión y se expande hacia afuera.
Las guías internacionales coinciden en que la mayoría de los casos de hinchazón abdominal no requiere estudios invasivos. Sin embargo, existen síntomas que obligan a consultar rápidamente.
Entre los principales signos de alarma aparecen:
Ante estos cuadros, los médicos pueden indicar análisis específicos, estudios de intolerancia alimentaria, pruebas para enfermedad celíaca, evaluación pancreática o estudios endoscópicos. Por el contrario, las guías remarcan que pruebas comerciales del microbioma o mediciones caseras de gases intestinales no poseen actualmente utilidad diagnóstica validada en la práctica clínica habitual.
El abordaje moderno busca abandonar soluciones universales y avanzar hacia tratamientos adaptados a cada paciente.
La dieta baja en FODMAP es una de las estrategias con mayor evidencia científica en personas seleccionadas, especialmente en pacientes con síndrome del intestino irritable. Sin embargo, los expertos subrayan que debe realizarse bajo supervisión profesional para evitar restricciones excesivas y déficits nutricionales.
También destacan que eliminar lácteos o gluten sin diagnóstico confirmado puede resultar innecesario e incluso contraproducente.
En algunos pacientes se utilizan probióticos específicos, antibióticos o fármacos antiespasmódicos. Quienes presentan estreñimiento asociado pueden beneficiarse de medicamentos que mejoran el tránsito intestinal.
Cuando predominan la sensibilidad visceral y el eje intestino-cerebro, algunos tratamientos incluyen neuromoduladores, terapia cognitivo-conductual o incluso hipnoterapia clínica validada científicamente.
Los pacientes con distensión visible vinculada a alteraciones musculares pueden mejorar mediante técnicas de biofeedback, un entrenamiento que ayuda a “reeducar” la coordinación entre el diafragma y la pared abdominal.
Según los especialistas de Harvard y Mayo Clinic, el gran desafío actual consiste en comprender que la hinchazón abdominal no responde a una única causa ni tiene una solución universal. Detrás de un síntoma aparentemente simple puede existir una combinación de factores digestivos, neurológicos, hormonales, alimentarios y emocionales.
Las nuevas guías internacionales apuntan precisamente a eso: dejar atrás explicaciones reduccionistas y avanzar hacia diagnósticos más precisos y tratamientos individualizados que permitan mejorar la calidad de vida de quienes conviven diariamente con estas molestias.







